Nuovo anticorpo sintetico inalabile anti Covid-19 ottenuto dal sangue di dieci medici e operatori sanitari dell’Ospedale Papa Giovanni XXIII di Bergamo. L’anticorpo a cui stanno lavorando team di ricercatori del Laboratorio di Biotecnologia centro polifunzionale Labio 4.0 Marino Golinelli di Pomezia e del Dipartimento di Biologia dell’Università di Roma Tor Vergata, sarebbe inalabile come un aerosol e non iniettabile.
Lo studio è pubblicato sulla rivista scientifica Molecular Therapy.
Frammenti anticorpali umani inalabili efficaci contro il Sars-CoV-2
I Laboratori di Biotecnologia Labio 4.0, centro polivalente di ricerca e sviluppo dell’azienda italiana Alfasigma, inaugurato appena un anno fa, sono esperti nella produzione di anticorpi sintetici (ricombinanti) destinati all’oncologia. A causa della pandemia hanno focalizzato le loro competenze su Covid-19. Anche il gruppo di Pomezia si è concentrato a cercare nuove soluzioni contro il virus, come raccontano Rita De Santis e Olga Minenkova : “Eravamo in contatto con l’ospedale di Bergamo per progetti oncologici e proprio i medici che stavano vivendo un dramma così intenso ci hanno chiesto di provare a cercare soluzioni.” – “Così ci hanno messo a disposizione dieci donazioni di sangue di medici e operatori sanitari sopravvissuti a Covid-19, ognuno con una storia di malattia diversa”.
Nuova classe di anticorpi ricombinanti umani
Maria Gabriella Santoro, ordinario di Virologia dell’Università Tor Vergata di Roma, riferisce: “Abbiamo fornito al gruppo di Biotecnologie di Pomezia un reagente utile per l’espressione della proteina Spike di Sars-CoV-2 che avevamo appena ottenuto dalla Cina e che è stato utilizzato per isolare una nuova classe di anticorpi ricombinanti umani in formato ‘single chain fragment variable’, ovvero dei piccoli frammenti anticorpali a catena singola. Il nostro laboratorio a Tor Vergata e quello associato presso l’Istituto di Farmacologia Traslazionale del Cnr – prosegue la virologa – hanno partecipato alla selezione degli anticorpi più efficaci nel bloccare il legame della proteina Spike con il recettore Ace2 e l’entrata del virus in cellule umane, utilizzando pseudovirus ingegnerizzati per esprimere diverse varianti della Spike del virus”.
Da tre dei dieci donatori sono stati selezionati i geni
In collaborazione anche con i laboratori francesi Texcell dove vengono utilizzati virus reali, i ricercatori di Pomezia hanno effettuato uno studio per poi selezionare i campioni di sangue forniti dall’Ospedale di Bergamo. Sono stati individuati tre donatori i quali avevano sviluppato una risposta immunitaria più efficace contro il virus. Dunque, gli scienziati hanno utilizzato il loro sangue per isolare i geni che codificano per gli anticorpi.
A partire da questi geni selezionati, i ricercatori di Pomezia hanno utilizzato la tecnologia per creare più ‘librerie’ che contengono il repertorio delle varie risposte anticorpali. “Consultando questa ‘libreria’ – spiegano le ricercatrici De Santis e Minenkova – abbiamo individuato un panel di sei anticorpi capaci di neutralizzare la proteina Spike impedendo l’ingresso del virus nelle cellule. Il nostro vantaggio competitivo sta nel fatto che abbiamo selezionato soltanto gli anticorpi più forti e resistenti perché la nostra idea è di utilizzarli in aerosol”.
Selezione dell’anticorpo da cui iniziare la sperimentazione
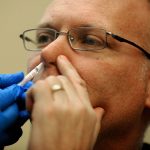
Somministrare gli anticorpi per inalazione è un progetto ambizioso, perché la maggior parte dei prodotti che si utilizzano in questo modo, come ad esempio, il comune aerosol usato per un raffreddore o per l’allergia, non è costituito da proteine come sono gli anticorpi. Per tale motivo era particolarmente importante selezionare soltanto le proteine super-resistenti. Tra i sei anticorpi ottenuti mediante ingegneria genetica (ma di origine naturale umana), ne è stato poi selezionato uno su cui iniziare la sperimentazione.
Anticorpo efficace contro tutte le varianti di Covid-19 anche a dosi basse
Il ‘mini-anticorpo’ sintetico ottenuto, è stato studiato per le proprietà di inibire il legame del virus alle cellule e per la capacità di contrastare l’infezione del virus sia in modelli cellulari che in modelli animali.
“Nei topi infettati con lo pseudovirus che emette luce – spiega De Santis – l’infezione non era più misurabile dopo 48 ore dalla somministrazione dell’anticorpo, mentre nei topi che non avevano ricevuto l’anticorpo o avevano ricevuto un anticorpo non attivo usato come controllo negativo, l’infezione continuava ad aumentare”.
“Lo studio – aggiunge Santoro – dimostra che questo anticorpo riconosce una porzione della Spike che è essenziale alla funzione di ingresso del virus nelle cellule ed ha quindi conservato la capacità di riconoscere e contrastare, anche a dosi molto basse, tutte le varianti della Spike note al momento dello studio”.
Per le loro particolari caratteristiche strutturali, questi piccoli anticorpi sono anche dotati di notevole stabilità e si sono dimostrati adatti alla somministrazione per via inalatoria/intranasale. “Lo studio – prosegue la virologa di Tor Vergata – dimostra in modelli preclinici l’efficacia di questi anticorpi nel contrastare l’infezione nelle vie aeree mediante somministrazione nelle cavità nasali”.
La possibilità di una somministrazione così agevole (rispetto a quella per via endovenosa) e l’efficacia a dosi molto basse li rende molto interessanti perché consentirebbe una sorta di ‘autogestione’ del paziente con un abbattimento anche dei costi ospedalieri.
Si è ora in attesa dei risultati di efficacia anche su Omicron.
I mini anticorpi sono efficaci anche contro i sincizi
Altra particolarità di questa sperimentazione è dovuta all’efficacia dei mini anticorpi contro i sincizi, ovvero cellule giganti che producono virus.
“La Spike di Sars-CoV-2, come alcune proteine di diversi virus che utilizzano gli stessi meccanismi di entrata nelle cellule – risponde Santoro – contiene al suo interno una porzione nota come ‘peptide fusogeno’ che permette la fusione della membrana esterna del virus con la membrana delle nostre cellule formando un poro di entrata”. Ciò avviene in seguito al legame della Spike con il recettore Ace2.
D’altra parte, diversamente dal virus della Sars, la Spike di Sars-CoV-2, una volta prodotta nella cellula infetta, può inserirsi nella membrana cellulare e provocare così la fusione della cellula infetta con le cellule sane circostanti. “Questo – prosegue la virologa – causa la formazione di cellule giganti chiamate sincizi che diventano delle vere e proprie fabbriche di virus e che, alla loro morte, producono delle lesioni nel tessuto infetto”.
In pazienti deceduti con Covid-19 sono stati riscontrati sincizi da Sars-CoV-2 nelle biopsie polmonari e sono considerati un marker di patogenicità. Inoltre, la fusione tra cellule è un insidioso meccanismo che il virus utilizza per passare da cellula-a-cellula senza uscire all’esterno e quindi ‘evadendo’ le difese immunitarie. “Meccanismi simili – prosegue Santoro – sono utilizzati da altri virus, come quello del morbillo e il virus respiratorio sinciziale. La capacità di questi piccoli anticorpi di bloccare la formazione di sincizi ha quindi il vantaggio di prevenire questi effetti dannosi del virus”.
Qaundo sarà disponibile l’anticorpo anti Covid-19 da inalare?
“Generalmente per lo sviluppo di nuovo farmaco sono richiesti diversi anni per arrivare all’utilizzo in clinica. Tuttavia, durante questa pandemia i tempi di produzione, sperimentazione e approvazione si sono fortemente ridotti a causa dell’emergenza, come si è visto anche per la produzione e l’utilizzo dei vaccini”, risponde Santoro. “Abbiamo investito molto sullo sviluppo di questo anticorpo – precisano le ricercatrici del centro polifunzionale Labio 4.0. – “Ora stiamo mettendo a punto il processo produttivo per poter far partire la sperimentazione sull’uomo nell’arco dei prossimi mesi”.
(Fonte: repubblica.it)